Oboljenja
Rak dojke
Za mnoge žene dijagnoza raka dojke u početku je šok i izaziva velike strahove i brige. Razvoj raka često vam nakratko okreće život naopačke. Dobro je znati da se lokalno ograničen rak dojke koji se pojavio prvi put može liječiti s dobrim šansama za izlječenje. I da postoji mnogo mogućnosti za podršku u svakodnevnom životu, pri povratku na posao i mentalnom suočavanju s bolešću. Veoma je važno da se ide redovno na kontrolu kako bi se rak orkrio u njegovoj ranoj fazi. Što se prije rak otkrije to su veće šanse za njegovo liječenje i potuno ozdravljenje.
Simptomi
Rani karcinom dojke obično se ne pojavljuje kao bol. Ipak, postoje neki znakovi koji mogu ukazivati na tumor u dojci - ali i na dobroćudnu kvržicu. ako
- dojka mijenja oblik ili veličinu,
- može se osjetiti kvržica u grudima ili pazuhu,
- bradavica ili drugi dio kože dojke povlači se prema unutra,
- koža grudnog koša postaje crvena ili se peruta i ne zacjeljuje se ili
- iz bradavice curi bistra ili krvava tečnost
vrlo je važno da to što prije razjasni ljekar.
Moguće je i da se sumnjivo područje u dojci pronađe tijekom ranog taktilnog otkrivanja, tijekom ultrazvuka ili tijekom mamografije, koja se zatim detaljnije pregleda daljnjim postupcima.
Uzroci i posljedice
Rak dojke može se razviti kada se genetske informacije stanica promijene tako da se počnu nekontrolirano dijeliti. S vremenom će se u tkivu dojke stvoriti kvržice ili izrasline. Kako će doći do takvih promjena i kako se stanice razvijaju ovisi o mnogim faktorima koji mogu utjecati jedni na druge. To prije svega uključuje dob žene, porodični rizik i hormonalne uticaje. Ponekad se, međutim, događaju genetske promjene bez posebnog razloga.
Rak dojke je češći u nekim porodicama. Ako majka ili sestra (srodnica 1. stepena) imaju rak dojke, rizik se udvostručuje. Ako se udaljeniji rođak razboli, vaš se rizik teško povećava.
Oko 5 do 10% svih bolesti raka dojke uzrokovano je promjenjivim genima (mutacijama) koje ukazuju na "porodični rak dojke". Uglavnom utječu na gene BRCA-1 ili BRCA-2. Skraćenica "BRCA" označava "gen za rak dojke". Oko 45 do 65% svih žena s ovim genetskim promjenama razboli se prije sedamdesete godine.
Neke žene brinu da je njihov način života možda pridonio razvoju raka. Sve u svemu, način života igra samo manju ulogu. S vremena na vrijeme postoje i izvještaji o teorijama prema kojima bi određene osobine ličnosti trebale promicati rak. Međutim, takve pretpostavke nikada nisu dokazane i sada se smatraju zastarjelima: Nitko nije kriv za tako ozbiljnu bolest. Rak može utjecati na bilo koga, bez obzira na način života ili osobine ličnosti.
Ucestalost
Rak dojke je najčešći rak među ženama u Njemačkoj. Obično se otkriva u starijoj dobi: više od polovice žena s rakom dojke ima više od 60 godina kada se dijagnosticira bolest. Muškarci mogu razviti i rak dojke, ali to se rijetko događa: 0,5 do 1 posto svih karcinoma dojke pogađa muškarce.
Učestalost raka dojke uglavnom ovisi o dobi. Sljedeća tablica ima za cilj pojasniti rizik: Ona pokazuje koliko će od 1000 žena navedenog uzrasta razviti rak dojke u sljedećih 10 godina i koliko će žena umrijeti od njega.
Oko 35 od 1.000 žena umrijet će od raka dojke tokom svog života.
Razvoj bolseti
Šanse za uspješno liječenje raka dojke ovise o mnogim faktorima. Na primjer, na njih utiče
koliki je tumor,
da li se to dogodilo samo u tkivu dojke i gdje se u grudima nalazi,
da li hormoni utiču na rast tumora,
jesu li receptori faktora rasta (receptori HER2) pronađeni na stanicama raka,
koliko su ćelije raka promijenjene,
koliko ima "žarišta",
da li su se ćelije raka proširile kroz limfni sistem kože (upalni rak dojke),
može li se ukloniti sve tumorsko tkivo,
postoje li već udaljene metastaze i
da li je žena ikada imala rak dojke.
Ponekad se rak dojke otkrije tek u uznapredovaloj fazi. Tada karcinom često više nije ograničen na dojke i okolno tkivo, već može razviti kćerinske tumore (metastaze), na primjer u kostima ili u limfnim čvorovima. Ali čak i tada se bolest i dalje može liječiti.
Ako se tumor može potpuno ukloniti i nema udaljenih metastaza, moguće je izliječiti rak dojke. Ovo se odnosi i na ponavljajući karcinom dojke (recidiv).
Diagnoze
Ljekar je prva tačka kontakta ako se sumnja na rak dojke. Nakon detaljne rasprave o prethodnim i / ili sadašnjim bolestima (istorija bolesti), slijedi fizički pregled. Pregledi mogu uključivati:
- Palpacijski pregled grudnog koša i pazuha
- Rendgenski pregled dojke (mamografija)
- Ultrazvučni pregled (sonografija)
- Snimanje magnetnom rezonancom (MRI, magnetna rezonanca)
- Uzimanje uzorka tkiva (biopsija) i njegovo ispitivanje u laboratoriji
Ako se otkrije tumor u dojci, liječnik će provjeriti i da li se rak proširio na drugu dojku ili drugdje u tijelu. To se može učiniti ultrazvukom ili rendgenskim pregledom druge dojke, rendgenskim snimkom grudnog koša (toraksa), scintigrafijom kosti, ultrazvukom jetre ili pomoću kompjuterske tomografije (CT). Ako ovi pregledi otkriju abnormalnosti, dotična regija tijela se pomnije ispituje.
Kada se pregledi završe, rak dojke će se klasifikovati. Prema određenoj shemi, precizirano je koliko je tumor velik, jesu li zahvaćeni limfni čvorovi i postoje li metastaze. Osim toga, procjenjuje se koliko brzo tumorske stanice rastu i mogu li na njihov rast utjecati hormoni ili određeni faktori rasta. Ova klasifikacija je važna za izbor liječenja.
Rano otkrivanje bolesti
Od 30. godine sve žene sa zakonskim zdravstvenim osiguranjem imaju pravo na besplatni godišnji pregled dojki. Ovaj pregled se u ginekološkoj praksi često naziva skriningom na rak. Međutim, pojam preventivna skrb dovodi u zabludu: nijedan od različitih testova za ranu dijagnozu ne može spriječiti razvoj raka dojke. Vaš cilj je otkriti rak dojke što je prije moguće kako biste ga mogli bolje liječiti i povećati šanse za izlječenje. Do sada je, međutim, samo dokazano da mamografija može smanjiti rizik od umiranja od raka dojke.
Žene u dobi od 50 do 69 godina imaju pravo na rani mamografski pregled svake dvije godine. Zove se i mamografski pregled. Kako bi se osigurala visoka kvaliteta pregleda, oni se obavljaju samo u specijaliziranim ustanovama koje su dio njemačkog programa skrininga mamografije. Učešće je dobrovoljno, a troškove pokriva obavezno zdravstveno osiguranje. Kao i svi skrining pregledi, mamografija ima prednosti, ali i nedostatke: Na primjer, može dovesti do nepotrebnih tretmana raka dojke. Ako imate pitanja o sudjelovanju u ovom programu, vaš ginekolog od povjerenja može vas savjetovati i podržati.
Liječenje
Koji će se tretman uzeti u obzir ovisi o vrsti tumora, njegovoj veličini i rasprostranjenosti, općem zdravstvenom stanju pacijentice i, na kraju, ali ne i najmanje važno, o njezinim željama. Rak dojke može se operirati, ozračiti i liječiti lijekovima. Pristupi liječenja često se kombiniraju.
Standardna terapija je uklanjanje tumora što je moguće potpunije operacijom. Ponekad se uklanjaju i susjedni limfni čvorovi. Kad je riječ o malom tumoru, mnoge se žene suočavaju s odlukom: treba li operirati dojku ili je potpuno ukloniti? Danas su mnoge žene moguće očuvati dojke. Ponekad će, međutim, možda trebati ukloniti dojku (mastektomiju) kako bi se uklonilo cijelo tumorsko tkivo.
Kako bi mogli bolje operirati veliki tumor, kemoterapija se također može prvo koristiti za njegovo smanjenje. Takav tretman naziva se "neoadjuvantna terapija".
U principu, kemoterapija može biti korisna i nakon operacije. Takozvana anti-hormonska terapija moguća je za žene s tumorom osjetljivim na hormone. To bi trebalo usporiti rast tumorskog tkiva.
Nakon operacije očuvanja dojke, okolno tkivo se ozračuje ako je moguće kako bi se uništile sve tumorske stanice koje još mogu biti prisutne. Ponekad je to potrebno i nakon uklanjanja dojke. Radijacijska terapija će se vjerojatno ponuditi čak i ako se tumor ne može operirati.
Metode terapije mogu biti vrlo stresne i ponekad imati ozbiljne nuspojave, a ponekad dovesti do sekundarnih bolesti. Nuspojave se razlikuju ovisno o vrsti terapije, ali se često mogu dobro liječiti. Liječenje nuspojava pripada suportivnoj terapiji (suportivna terapija).
Prije nego što se odlučite za ili protiv liječenja, obično postoji vrijeme da saznate od svog ljekara o šansama i očekivanim nuspojavama i da razgovarate sa rodbinom i najbližima. Za neke žene, test biomarkera može također podržati odluku za ili protiv kemoterapije. Uvijek imate pravo dobiti drugo medicinsko mišljenje i odbiti liječenje.
Rehabilitacija
Naknadni tretman (AHB) ili naknadna rehabilitacija (ARH) mogu se poduzeti neposredno nakon boravka u bolnici. Rehabilitacija ili izlječenje mogući su i kasnije. Takve se mjere nude i ambulantno i stacionarno. Njegov cilj je osigurati uspjeh liječenja, poboljšati fizičko i psihičko stanje i olakšati suočavanje s bolešću. Rehabilitacijska mjera obično traje tri sedmice. Mora ga propisati ljekar i odobriti pružatelj osiguranja. Bolnička socijalna služba može pružiti podršku u prijavi za naknadnu rehabilitaciju.
Rehabilitacijski servisni centri nude savjete o mjerama rehabilitacije različitih pružatelja usluga. Adrese su dostupne iz zdravstvenog ili penzijskog osiguranja.
Život i svakodnevica
Bolest opasna po život, čija terapija opetovano uključuje fizički stres, neizbježno utječe i na psihu. Gotovo svi u takvim situacijama doživljavaju faze depresije.
Mnoge žene kažu da im je olakšanje dopustiti strahove, brige i očaj te razgovarati s voljenima o njima. Osim razgovora sa rodbinom i prijateljima, psihosocijalno savjetovanje ili razmjena u grupi za samopomoć daljnje su mogućnosti.
U grupama za samopomoć pacijentice nalaze kontakt s drugim ženama koje iz vlastitog iskustva poznaju osjećaje i praktične probleme povezane s bolešću. Tamo je moguće obraditi teme o kojima je često teško razgovarati s ljudima koji nemaju rak. To može biti veliko olakšanje. Mnoge žene navode da im solidarnost i spremnost da pomognu u grupi daju snagu. Grupe za samopomoć često daju i druge ponude, kao što su sportske grupe ili pomoć oko pitanja socijalnog prava.
Kao dio terapije protiv raka, danas se obično nudi i psiho-onkološko liječenje. Psihoonkolozi su posebno obučeni psihološki, medicinski i / ili socio-obrazovni stručnjaci koji podržavaju pacijente i njihovu rodbinu u mentalnom i društvenom suočavanju s bolešću, ako to žele.
Za žene s rakom dojke vrlo je važno da se brinu o vlastitoj dobrobiti. Neki načini aktivnog praćenja tretmana i činjenja nečeg dobrog za sebe su:
- redovno vježbati ako je moguće,
- jesti ono što volite i kako se osjećate,
- obratiti pažnju na pravu količinu aktivnosti i opuštanja,
- kako biste osigurali što mirniji san i
- općenito da radite stvari koje su dobre za vas u ovoj teškoj situaciji.
Dodatne informacije
Certificirani centri dojke ili tumorski centri, kao i specijalizirane onkološke prakse posebno su pogodni za izradu plana terapije i za liječenje. Ovdje rade zajedno specijalizirani stručnjaci iz različitih strukovnih grupa koji se bave različitim učincima bolesti i tretmanom na tijelo i um. Liječenje je moguće i u necertificiranoj bolnici ili ginekološkoj ordinaciji. Ginekolog bi također mogao preuzeti određene tretmane i korake praćenja.
Osobe s ili nakon raka dojke imaju pravo na širok raspon pomoći i beneficija - to uključuje, na primjer, naknadu za vrijeme bolovanja, kao i pomoć u kućanstvu ili njezi. Brojne su kontakt osobe koje vam mogu dati savjet i pomoći oko aplikacije.
Specijalisti mogu pružiti podršku ličnim odlukama, kao i pitanjima finansijskog i socijalnog prava. Individualni savjeti - telefonski ili lično - dostupni su, na primjer, na adresi
informativna služba za rak,
savetovališta za borbu protiv raka različitih nosilaca,
zdravstveno i penzijsko osiguranje
lokalna (psiho) socijalna savjetovališta. Odjel za socijalnu i zdravstvenu zaštitu može imenovati kontakt osobu.
Adrese grupa za samopomoć dostupne su u službi za informiranje o karcinomu ili lokalnoj zdravstvenoj službi.
Plućne bolesti
Kronične opstruktivne plućne bolesti (KOPB) se ne javlja iznenada, već se sporo razvija godinama. Simptomi kao što je uporni kašalj u početku se često pogrešno smatraju „normalnim“ pušačkim kašljem, bronhitisom ili astmom. Činjenica da je to posljedica neke druge bolesti često se prepoznaje tek kada su simptomi već jači. Mnogi oboljeli su tada stariji od 60 godina. liječenje KOPB -a ima za cilj zaustaviti napredovanje bolesti ili ga barem usporiti. Prije svega, važno je prestati pušiti. Lijekovi mogu ublažiti simptome i spriječiti napade nedostatka daha. Obuka pacijenata pomaže u suočavanju s bolešću.
Uvod
KOPB se ne javlja iznenada, već se sporo razvija godinama. Simptomi kao što je uporni kašalj u početku se često pogrešno smatraju "normalnim" pušačkim kašljem, bronhitisom ili astmom. Činjenica da je to posljedica neke druge bolesti često se prepoznaje tek kada su simptomi već jači. Mnogi oboljeli su tada stariji od 60 godina. liječenje KOPB -a ima za cilj zaustaviti napredovanje bolesti ili ga barem usporiti. Prije svega, važno je prestati pušiti. Lijekovi mogu ublažiti simptome i spriječiti napade nedostatka daha. Obuka pacijenata pomaže u suočavanju s bolešću
Simptomi
Pluća imaju vrlo velike rezerve. U mirovanju je obično potrebno samo manje od jedne desetine količine zraka s kojom disanje može podnijeti tijekom intenzivnog napora. Ova ogromna sloboda je razlog zašto se funkcija pluća može polako pogoršavati s godinama, a da se to ne osjeća u svakodnevnom životu. Tek kada je veliki dio rezervi već izgubljen, kronična opstruktivna plućna bolest postaje vidljiva zbog nedostatka daha. Tipični simptomi KOPB -a su:
- Kratkoća daha pri fizičkom naporu; s naprednom KOPB koja već miruje
- svakodnevni kašalj duže vrijeme
- Iskašljavanje
- Zvukovi pri disanju, poput zviždanja i pjevušenja
- pojačani simptomi prehlade ili gripe
Tipična su i takozvana pogoršanja, naglo i izrazito pogoršanje bolesti. Uglavnom se izražavaju napadima zadihanosti i pojačanim kašljem sa sputumom.
Uzroci
Nekoliko faktora igra ulogu u razvoju KOPB -a: S jedne strane, bronhi su trajno upaljeni. S druge strane, alveole se mogu napuhati, što je poznato kao emfizem.
Hronični kašalj (bronhitis) može se razviti ako su dišni putevi često izloženi zagađivačima poput duhanskog dima, prašine ili plinova. Upala uništava cilije koje oblažu unutarnju stijenku bronha poput tepiha.
Cilije su obično pokretne i prekrivene tankim slojem sluzi. Prašina i klice iz zraka koji udišemo obično se zalijepe negdje u ovoj sluzavoj foliji i tada ne ulaze u pluća. Cilije tada transportiraju sluz iz bronhija. Ovo samočišćenje vrlo je važno za zdravlje pluća. Ako su cilije uništene, sluz se više ne može pravilno ukloniti i bronhi se mogu začepiti.
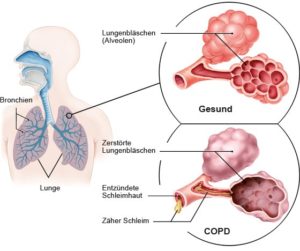
Uz emfizem, zidovi alveola su uništeni. Umjesto mnogih malih mjehurića, stvaraju se veći mjehurići koji smanjuju površinu pluća u cjelini. Kao rezultat toga, manje kisika ulazi u krv. Kod KOPB -a, upaljeni, suženi bronhi i emfizem dolaze zajedno, tako da se posljedice međusobno jačaju.
Riziko faktori
Postoji jaka veza između pušenja i kronične opstruktivne plućne bolesti: iako to ne dobije svaki pušač, većina ljudi s KOPB puši ili je već pušila.
Druge dugotrajne iritacije pluća također potiču bolest. To uključuje, na primjer, visoku razinu izloženosti određenim vrstama prašine na radnom mjestu.
Postoje i dokazi da su određene urođene karakteristike djelomično odgovorne za činjenicu da neki ljudi lakše razvijaju KOPB nego drugi. Primjeri za to su poremećaji razvoja pluća u maternici i rijetki "nedostatak alfa-1-antitripsina". Pogađa oko 1 do 2 od 100 pacijenata.
Učestalost
Procjenjuje se da oko 5 do 10 na 100 ljudi starijih od 40 godina ima KOPB. Stoga je češća od astme. Muškarci obolijevaju znatno češće od žena.
Razvoj bolesti
Simptomi u početku nisu jasni, ali uglavnom ljudi s blagom KOPB -om također češće imaju kašalj sa sputumom. U početku su im dišni putevi samo malo suženi, tako da jedva primjećuju postepeni gubitak funkcije pluća. S vremenom, fizički napor dovodi do sve većih problema s disanjem. Simptomi kašlja i sputuma također postaju ozbiljniji.
U uznapredovaloj fazi, bolest ozbiljno ograničava kvalitetu života. Ljudi s teškom KOPB imaju toliko sužene dišne putove da pate od nedostatka daha čak i tijekom svakodnevnih aktivnosti, poput pranja i odijevanja, pa čak i u mirovanju.
Posljedice
U uznapredovalim fazama bolesti pluća više ne mogu opskrbljivati tijelo dovoljnom količinom kisika. To također dovodi do promjena u drugim organima. Dakle, srce mora pumpati više krvi kroz pluća. Desni dio srčanog mišića, koji je odgovoran, zadebljava se kao posljedica većeg stresa, koji liječnici nazivaju "cor pulmonale". Zbog toga srce gubi svoj utjecaj. To može dovesti do zadržavanja vode u nogama i u tijelu, na primjer.
Budući da vježbanje izaziva nelagodu kod ljudi s kroničnom opstruktivnom plućnom bolešću, oni se manje kreću. Rezultat je smanjenje mišićne mase, što dodatno smanjuje fizičke performanse.
Kod ljudi s KOPB -om, normalno bezopasne respiratorne infekcije mogu uzrokovati naglo pogoršanje funkcije pluća i pogoršanje simptoma. U medicini se ti napadi nazivaju egzacerbacije. Tada je često potrebno liječenje u bolnici. Egzacerbacije mogu izazvati i dim, ispušni plinovi i određeni vremenski uvjeti poput vrućine, hladnoće i visoke vlažnosti. Tipični znakovi upozorenja za tako akutno pogoršanje su:
- više sputuma
- izmenjeni sputum, gnojni ispljuvak, ispljuvak je deblji nego inače
- otezano disanje nego inače
- više kašlja nego obično
- veća potreba za lekovima
- Groznica, smanjene performanse, veći umor ili druge nespecifične tegobe
Pogoršanje nedostatka daha izaziva anksioznost kod većine ljudi, što zauzvrat može pogoršati dah. Stoga je dobro znati što učiniti u takvim situacijama. Za to postoje takozvani hitni planovi. Navode tipične simptome i opisuju, između ostalog, kada je preporučljivo promijeniti unos ili dozu lijekova te otići liječniku ili u bolnicu.
Diagnoze
U početku se bolest često ne prepoznaje. Konkretno, ljudi koji puše često smatraju da su njihovi simptomi navodno bezopasni "pušački kašalj" duže vrijeme. Simptomi poput upornog kašlja i učestalog nedostatka daha mogu ukazivati na KOPB.
U ordinaciji porodičnog ljekara često su mogući prvi pregledi. Za posebne preglede neophodna je posjeta specijalistu pulmologije (pulmologije).
Doktor prvo pregleda tijelo, pita za druge bolesti i vadi krv. Nakon toga slijede pregledi pluća (testovi plućne funkcije, spirometrija). Ovisno o rezultatu, dodaju se daljnji pregledi kako bi se isključile druge bolesti poput astme, zatajenja srca ili raka pluća.
Cilj pregleda je također utvrditi koliko je KOPB napredovala i koji rizik od komplikacija postoji. Znanje je važno za planiranje liječenja.
Prevencija
Najefikasniji način prevencije KOPB -a je prestanak pušenja ili prestanak pušenja. Ovo je često lakše reći nego učiniti. Na primjer, strategije koje mogu pomoći u prestanku pušenja uključuju kombinaciju programa za prestanak pušenja i nikotinske zamjenske terapije.
Budući da zagađivači u okolišu ili na radnom mjestu također mogu promovirati KOPB, ima smisla izbjegavati ih što je više moguće. Zaštitne mjere na radnom mjestu mogu osigurati da neko nije stalno izložen takvim tvarima.
Uobičajeni pokretač egzacerbacija su respiratorne infekcije. Bol u grlu, znojenje i groznica također slabe kod KOPB -a. Stoga je važno zaštititi se od infekcija tokom sezone prehlade i gripe. To uključuje izbjegavanje kontakta s osobama s prehladom ili velikom gužvom. Također može biti korisno cijepiti se protiv gripe ili pneumokoka.
Liječenje
Liječenje kronične opstruktivne plućne bolesti ima za cilj, s jedne strane, ublažiti simptome i tegobe, olakšati svakodnevni život i poboljšati kvalitetu života. S druge strane, to bi trebalo usporiti napredovanje KOPB -a i spriječiti pogoršanja.
Bitni dio svakodnevnog liječenja KOPB -a su lijekovi - inhalirani ili uzeti kao tablete. Ovisno o stadiju bolesti, uobičajene su kombinacije različitih lijekova. Dostupni su sljedeći lijekovi:
- Proširivači dišnih puteva (bronhodilatatori): Obično se udišu kao prah i mogu olakšati disanje. To uključuje beta-2 mimetike, antikolinergike i metilksantine.
- Proizvodi koji sadrže kortizon: Kortizon sprej ili tablete inhibiraju upalu dišnih puteva.
- Inhibitori PDE-4: Ove tablete također imaju protuupalni učinak.
U slučaju vrlo uznapredovale KOPB, često je potrebno i liječenje kisikom. U kojem obliku, ovisi o težini bolesti.
Ako su iscrpljene sve mogućnosti liječenja teškog emfizema, moguća je i operacija. Kod smanjenja volumena pluća i bullektomije (bulla: latinski za mjehur), prenapuhani dijelovi pluća smanjuju se kako bi se olakšalo disanje. Transplantacija pluća je takođe moguća pod određenim uslovima.
Mjere podrške uključuju fizičku aktivnost, vježbe disanja, udisanje ili promjenu prehrane. Osim toga, društva za zdravstveno osiguranje nude takozvane programe upravljanja bolestima (DMP) za osobe sa KOPB. Vaš cilj je smanjiti broj teških respiratornih distresnih napada i usporiti napredovanje KOPB-a dosljednim i dobro nadziranim liječenjem.
Rehabilitacija
Pneumološka rehabilitacija (plućna rehabilitacija) pomaže osobama s kroničnom opstruktivnom plućnom bolešću da se bolje uhvate u koštac sa svojom bolešću i da vode što normalniji život. U tu svrhu sastavlja se plan liječenja prilagođen ličnim potrebama. Plan liječenja je kombinacija fizičkog treninga, obuke u suočavanju sa bolešću i terapije, kao i socijalne i psihološke podrške.
Pneumološka rehabilitacija važan je dio programa upravljanja bolestima za KOPB. Može se koristiti ambulantno ili stacionarno.
Život i svakodnevica
Učinci HOBP uvelike ovise o stadiju bolesti. KOPB se godinama može povezati samo s manjim životnim ograničenjima. S vremenom se simptomi povećavaju. U slučaju teške KOPB -a, normalan svakodnevni život na kraju više nije moguć, a obično su potrebna opsežna podrška i skrb drugih.
Pomaže mnogim ljudima da prilagode način života i dnevnu rutinu potrebama i reakcijama svog tijela. Neki se više fokusiraju na stvari koje su im posebno važne. Drugi koriste određene tehnike disanja i opuštanja, priušte si odmor ili se, ovisno o dnevnom obliku, malo bave sportom.
Što više KOPB napreduje, to postaje važnija praktična, ali i emocionalna podrška porodice i prijatelja.
Dodatne Informacije
Ordinacija porodičnog ljekara obično je prva tačka kontakta kada ste bolesni ili vam je potreban ljekarski savjet ako imate zdravstveni problem. Pružamo informacije o tome kako pronaći pravu praksu, kako se najbolje pripremiti za posjet liječniku i šta je važno.
Osim mogućnosti sudjelovanja u programu upravljanja bolestima (DMP), postoji i širok raspon osobnih savjeta i podrške za pacijente s KOPB -om. Međutim, mnoge od ovih ponuda drugačije su organizirane na lokaciji i ne mogu se uvijek izravno pronaći. Lista kontakt osoba pomaže u pronalaženju i iskorištavanju ponuda u blizini.
Dijabetes Typ-2
Dijabetes tipa 2 je metabolički poremećaj koji uzrokuje porast šećera u krvi. Dijabetes može biti vrlo različit. Neki ljudi bolest drže pod kontrolom, dok drugi s godinama dovodi do posljedične štete.
Postoje dvije glavne vrste dijabetesa (diabetes mellitus). Dijabetes tipa 1 obično se javlja u djetinjstvu ili adolescenciji. Dijabetes tipa 1 nastaje jer je gušterača oštećena i proizvodi malo ili nimalo inzulina.
S druge strane, kod dijabetesa tipa 2 inzulin se sve manje apsorbira i koristi od strane tjelesnih stanica. Naziva se i „starosnim dijabetesom“ jer često postaje uočljiv tek u starosti. Dijabetes tipa 2 je mnogo češći od dijabetesa tipa 1. Oko 90% ljudi sa dijabetesom ima dijabetes tipa 2.
Simptomi
Kod neliječenog dijabetesa tipa 2, nivo šećera u krvi je trajno povišen. Dijabetes tipa 2 može se godinama razvijati bez ikakvih simptoma. Stoga dijagnoza često dolazi neočekivano. Međutim, povišena razina šećera u krvi mjesecima ili godinama na kraju će dovesti do sljedećih simptoma:
- snažan osećaj žeđi
- učestalo mokrenje
- Umor i nedostatak pogona
- mučnina
- vrtoglavica
Ako je nivo šećera u krvi vrlo visok, to također može dovesti do poremećaja svijesti, pa čak i gubitka svijesti (dijabetička koma).
Uzroci
Metabolizam distribuira šećer (glukozu) iz hrane u tijelu na takav način da su svi organi dobro opskrbljeni. Da bi ovo pravilno funkcioniralo, između ostalog potreban je i hormon inzulin. Proizvodi se u gušterači i oslobađa u krv nakon obroka kada nivo šećera u krvi poraste. Zatim omogućuje ćelijama u jetri i mišićima, na primjer, da apsorbiraju šećer iz krvi. Ako je inzulinski učinak poremećen, šećer u krvi se ne može pravilno koristiti. Kao rezultat toga, povećava se razina šećera u krvi. Previsok nivo šećera u krvi naziva se hiperglikemija.
Kod dijabetesa tipa 2, gušterača zapravo proizvodi dovoljno inzulina, ali više ne djeluje pravilno na organe. Medicinski izraz za ovo je "rezistencija na inzulin". Neko vrijeme gušterača to može nadoknaditi stvaranjem više inzulina. U jednom trenutku, međutim, organ dostigne svoje granice. Tada nivo šećera u krvi raste.
Riziko faktori
Različiti faktori mogu potaknuti razvoj dijabetesa tipa 2:
- Prekomjerna težina i premala tjelesna aktivnost
- pušenje
- Ishrana sa malo vlakana, sa visokim sadržajem masti i sa visokim sadržajem šećera
- određeni lijekovi koji pogoršavaju metabolizam šećera
- genetski povećan rizik: bolest se češće javlja u nekim porodicama.
Posljedice
Osobe s dijabetesom tipa 2 imaju povećan rizik od sljedećih bolesti:
- Srčane i vaskularne bolesti: To uključuje srčane udare, moždane udare i probleme s protokom krvi u nogama i stopalima (periferna arterijska bolest, PAD). Oni su među "makrovaskularnim" komplikacijama dijabetesa. “Makrovaskularni” znači da su zahvaćeni veliki krvni sudovi. Ovaj rizik je posebno veći ako imate i visok krvni tlak.
- Oštećenja očiju, živaca i bubrega: To su takozvane mikrovaskularne komplikacije dijabetesa. “Mikrovaskularna” znači da su zahvaćeni mali krvni sudovi. Na primjer, to može dovesti do slabog vida. Takva oštećenja češće se javljaju kod ljudi koji bolest započnu relativno rano - na primjer, u dobi od 50 godina. Ako se javlja samo u starijoj dobi, rjeđa je.
- Dijabetičko stopalo: Živci su toliko oštećeni da je bol u stopalu jedva primjetan. Osim toga, noge i stopala su slabo opskrbljeni krvlju. Tačka pritiska ili mala povreda mogu brzo postati rana koju je teško zacijeliti. Ako se rana ne liječi na vrijeme, tkivo može odumrijeti.
Diagnoze
Ako se sumnja na dijabetes tipa 2, liječnik će prvo pitati o simptomima i drugim bolestima. Slijedi fizički pregled i test glukoze u krvi. Da bi se provjerilo koliko je visok šećer u krvi prije doručka i tokom dana, krv se uzima nekoliko puta i pregledava u laboratoriji. Mjeri se i takozvani nivo HbA1c u krvi. Ova vrijednost pokazuje prosječni nivo šećera u krvi u posljednja 2 do 3 mjeseca.
Kada su razine šećera u krvi dovoljno visoke da izazovu tipične simptome, tijelo obično izlučuje višak šećera urinom. Za provjeru sadržaja šećera u urinu, test trake koje se lako koriste dostupne su u medicinskoj praksi i ljekarnama u Njemačkoj.
Prevencija
Postoje mnoge preporuke za sprječavanje dijabetesa. Najvažniji se odnose na način života: uravnoteženu prehranu, dovoljno aktivnu i tako obraćajući pažnju na težinu.
Kod ljudi s povećanim rizikom od dijabetesa, promjena prehrane i vježbanje mogu odgoditi dijagnozu za nekoliko godina. Još uvijek nije jasno može li se dijabetes tipa 2 potpuno izbjeći pravilnom ishranom i puno vježbanja.
Liječenje
Koje liječenje ima smisla za dijabetes tipa 2 ovisi o nekoliko faktora: Oni uključuju dob, druge bolesti, životnu situaciju i lične ciljeve.
- Promjena načina života: Gubitak težine i više vježbanja mogu sniziti razinu šećera u krvi. Prestanak pušenja smanjuje rizik od kardiovaskularnih bolesti. Neki ljudi uspijevaju kontrolirati dijabetes upravo takvim promjenama ponašanja.
- Lijekovi: Mnogi se ljudi oslanjaju na lijekove za normalizaciju šećera u krvi. Neki piju pilule, drugi ubrizgavaju insulin. Takođe je moguće kombinovati tablete i špriceve.
- Operacija: Ako ste prekomjerne težine (pretili) i ne možete smršati, može se razmotriti i operacija - na primjer smanjenje želuca.
Mnogi ljudi s dijabetesom tipa 2 imaju i druge zdravstvene probleme, poput visokog krvnog tlaka ili povišenog kolesterola. Njihovo liječenje također smanjuje rizik od kardiovaskularnih bolesti.
Život i svakodnevica
Osobe sa dijabetesom tipa 2 mogu učiniti mnogo toga kako bi preživjele bez lijekova. Iznad svega, važno je izgubiti barem neznatnu težinu promjenom prehrane - čak i ako to može biti teško u svakodnevnom životu. Više fizičke aktivnosti može imati i pozitivan učinak: na primjer, ako se naviknete na redovno hodanje.
Ne mogu svi to učiniti. Tada dolaze u pitanje lijekovi koji se redovno uzimaju tokom dužeg vremenskog perioda. Navikavanje na ideju da će vam lijekovi biti potrebni do kraja života može potrajati neko vrijeme - posebno ako vam se uopće ne osjeća loše i lijekovi nemaju trenutne vidljive koristi. Oni koji su dobro informirani o svojoj bolesti mogu učiniti liječenje dijabetesa sasvim normalnim dijelom svoje svakodnevice i održati dobru kvalitetu života.
Dodatne informacije
Kod dijabetesa je važno da se vlastito tijelo razumije i bolest dobro upozna kako bi se moglo samom sebi pomoc i za vlastito zdravlje nesto dobro uradit. Postoji velika podrška za opremu za djecu i liječnike i druge stručnjake, za njegu, dijabetes i savjete o njezi, također iz medicinske njege (podijatrija).
U Njemačkoj postoji veliki izbor ponuda za lične savjete i podršku u slučaju nesreće. Dostupne su i grupe za samopomoć. Mnoge od ovih ponuda organizirane su na različite načine i nije ih lako pronaći.
Druga mogućnost je "Program upravljanja bolestima" (DMP). Ovdje Diabetes College nudi obuku, savjete i sveobuhvatnu medicinsku njegu. Uživajte u uređivanju dnevne rutine uz registraciju i tretman.
Astma
Kod bronhijalne astme dišni putevi su privremeno ili trajno suženi do te mjere da je teško disati. Napadi sa „piskanjem“, kašalj i otežano disanje tipični su za astmu. Ako se ne liječi na odgovarajući način, astma može s vremenom uzrokovati da pluća unose slab kisik i smanjiti kapacitet za vježbanje.
Međutim, astma se ne pogoršava automatski. Astma se sada može dobro liječiti lijekovima i mjerama podrške kao što je redovita tjelovježba. Većina ljudi s astmom stoga može kontrolirati svoju bolest i voditi život bez simptoma. Da biste to učinili, važno je razumjeti šta možete sami učiniti i saznati koji tretman je za vas lično najbolji.
Simptomi
Kod djece, astma se obično manifestira kao kašalj i blago disanje ili pjevušenje. Ostali tipični znakovi bolesti obično se još ne pojavljuju. Kod adolescenata i odraslih astma se manifestira sljedećim simptomima:
- Kratkoća daha (često nalik napadu)
- Kratkoća daha pri vježbanju
- bučno disanje (piskanje, zviždanje, pjevušenje)
- Stezanje u grudima
- Nadražaj kašlja i / ili grla
Simptomi se obično pojavljuju kao napadi, često noću. Ovo je jedan od razloga zašto se neki ljudi s ovim kroničnim stanjem često osjećaju umorno i iscrpljeno. U slučaju napada astme, disanje koje je u početku samo malo otežano može se povećati do teškog nedostatka daha.
Uzroci i riziko faktori
Astma je češća u nekim porodicama od drugih, što ukazuje na neki porodični rizik. Drugi faktori rizika za razvoj astme su, na primjer, druge alergijske bolesti poput peludne groznice ili neurodermatitisa u porodici ili kod samog djeteta, kao i ispodprosječna porođajna težina. Kod dječaka je veća vjerojatnost da će razviti astmu nego kod djevojčica. Postoji i važan faktor rizika koji se može izbjeći: roditelji puše.
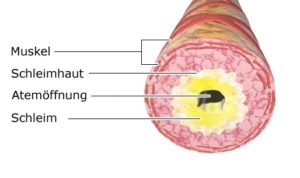
Astmatični simptomi javljaju se kada se dvije stvari spoje: U ljudi s astmom, imunološki sustav trajno ima prekomjernu obrambenu reakciju. Ova tendencija "pretjerane revnosti" postaje uočljiva tek kada su sluznice koje oblažu bronhije iznutra u kontaktu s određenim podražajima. Oni su poznati kao okidači.
Ovisno o okidaču, stručnjaci razlikuju alergijsku i nealergijsku astmu.
- Alergijska astma se naziva i "vanjska" jer okidači dolaze izvana i udišu se sa zrakom. Različiti ljudi mogu reagirati na vrlo različite podražaje. To uključuje, na primjer, duhanski dim (aktivno i pasivno pušenje), pelud biljaka, životinjsku dlaku, izlučevine grinja, dijelove hrane, ali i hladan zrak, parfeme, ispušne plinove i određene kemikalije.
- Nealergijsku astmu (koja se naziva i "unutrašnja") izazivaju podražaji koji dolaze iz tijela. To uključuje prije svega bakterijske i virusne upale dišnih putova. Poseban oblik je analgetička astma. Pokreće se uzimanjem određenih lijekova protiv bolova (analgetika). To uključuje acetilsalicilnu kiselinu (ASA) i druge lijekove protiv boli iz skupine nesteroidnih protuupalnih lijekova (NSAID). Kod nekih ljudi fizički ili emocionalni stres koji ubrzava disanje izaziva astmatične simptome.
Za mnoge ljude unutarnji i vanjski čimbenici također igraju ulogu, tako da jasna razlika između alergijske i nealergijske astme nije uvijek moguća. Posljedice za pluća i disanje ionako su vrlo slične:
- Aktiviraju se ćelije odbrambenog sistema (imunološki sistem) u bronhijalnoj sluznici,
- mišići oko dišnih putova su napeti,
- sluznice dišnih puteva se upale i nateknu,
- često se stvara posebno žilava sluz.
Zbog grčeva u mišićima, oticanja sluznice i stvaranja sluzi, dišni putevi se sve više sužavaju sve dok napokon ne dođe do napada astme.
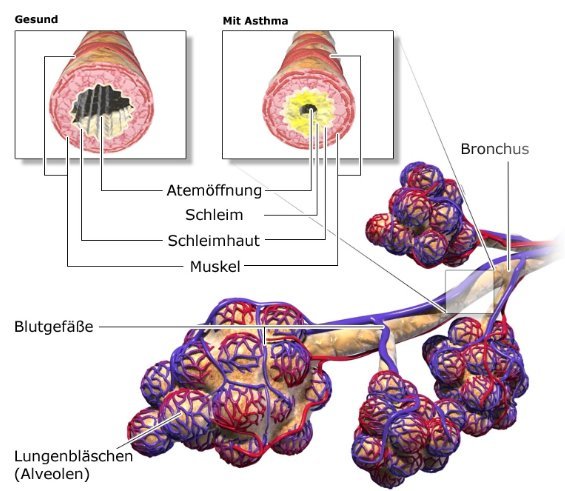
Izgradnja pluća i dišnih puteva; zdravi bronhi koji su suženi astmom
Učestalost i razvoj bolesti
Oko 10% djece i 5% odraslih u Njemačkoj ima astmu. Kod djece, astma je najčešća kronična bolest.
Astma napreduje vrlo različito i ne dovodi automatski do sve težih simptoma. Neka djeca ili adolescenti kasnije kao odrasli imaju male ili nikakve simptome. Kod drugih, međutim, oni traju ili se intenziviraju. Mnogo ovisi o tome koliko dobro se stimulus koji se izaziva može izbjeći, koliko se astma liječi i kako se sami nosite s bolešću. Određeni lijekovi i mjere podrške, poput tehnika disanja, mogu vam pomoći da vodite gotovo normalan život.
Astma se može pojaviti prvi put u bilo kojoj dobi. Često se, međutim, astma prvi put očituje u djetinjstvu ili adolescenciji. Ljudi s astmom često su već imali problema s alergijama: na primjer sa peludnom groznicom, alergijskim konjunktivitisom ili neurodermatitisom. Vaši simptomi se stoga mogu promijeniti, ovisno o godišnjem dobu ili drugim vanjskim utjecajima, ili čak nestati na neko vrijeme ili čak potpuno. Ponekad drugi simptomi alergije ponovo dolaze do izražaja, a simptomi astme se vraćaju tek nakon nekog vremena.
Diagnoze
Liječnici mogu utvrditi je li astma ili druga bolest odgovorna za poteškoće s disanjem ako zajedno pogledaju opis simptoma i rezultate različitih pregleda. Najvažnije dijagnostičke metode za sumnju na astmu su:
- Detaljna rasprava (anamneza): Ovo uključuje vrstu pritužbi, istoriju bolesti i životno okruženje.
- Fizikalni pregled: Osim općeg zdravstvenog stanja, provjerava se i funkcija pluća, srca i cirkulacije.
Testovi plućne funkcije (mjerenje vršnog protoka i / ili spirometrija) mogu se koristiti za utvrđivanje koliko su pluća efikasna. Mjerač vršnog protoka mjeri brzinu protoka zraka pri izdisaju. Spirometrija mjeri brzinu protoka zraka pri izdisaju i količinu izdahnutog zraka.
Za potvrdu dijagnoze mogu biti potrebni dodatni pregledi respiratornog trakta ili alergijski testovi.
Liječenje
Primarni cilj liječenja astme je smanjiti učestalost i ozbiljnost simptoma na što je moguće nižem nivou. Osim toga, liječenje astme trebalo bi pomoći da svakodnevni život postane što normalniji. Važno je znati da terapija lijekovima ima malo nuspojava. Ovo se odnosi i na trudnice sa astmom. Koji je lijek prikladan dogovorite se s ljekarom.
Za liječenje astme koriste se dvije glavne grupe lijekova:
- brzo djelujući lijekovi za ublažavanje (ublažavanje) i
- dugotrajni trajni lijek (kontroler).
Lijekovi na zahtjev mogu biti dovoljni za blagu astmu: Na primjer, neki ljudi s astmom uzimaju lijekove samo kada imaju simptome.
Međutim, teža se astma obično može kontrolirati samo dugotrajnim lijekovima. Između ostalog, smiruju stalno upaljene dišne puteve i tako sprječavaju napade astme. Obično se koriste redovno svaki dan. Liječenje se uvijek temelji na ozbiljnosti simptoma. Samo redovna upotreba lijeka može pružiti odgovarajuću zaštitu od napada astme.
Također može pomoći u izbjegavanju kontakta s pokretačima astme što je više moguće. Međutim, to nije lako u svakodnevnom životu, a ponekad je i nemoguće. Može vam pomoći da saznate jeste li osjetljivi na životinjsku dlaku, kućnu prašinu ili hladan zrak, na primjer. Međutim, izbjegavanje okidača ne štiti uvijek od pritužbi svugdje. Većina ljudi s astmom, međutim, morat će se manje brinuti o okidačima kada pravilno koriste svoje lijekove.
Vježbe i vježbe, kao i određene tehnike disanja, također mogu pomoći u održavanju simptoma pod kontrolom. Lijekovi se obično ovim ne mogu zamijeniti, ali se mogu smisleno nadopuniti.
Život i svakodnevica
Kao i većina hroničnih bolesti, astma ne pogađa samo jedan organ - u ovom slučaju pluća - već cijelu osobu. Na primjer, svako ko ima napadaje astme noću i loše spava zbog toga je umoran i ne može se koncentrirati tokom dana. Fizička spremnost također može patiti.
Često je potrebno vrijeme da se naviknete na život s kroničnom bolešću. Ponekad se to odnosi i na rodbinu. Dovoljno informacija o astmi može ojačati djecu i odrasle u suočavanju s njihovom bolešću i učiniti ih neovisnijima. Oni koji su dobro informirani često se mogu bolje nositi s kritičnim situacijama poput akutnog napada astme. Tada se često mogu izbjeći hitni slučajevi i prijem u bolnicu. Grupe za samopomoć mogu pružiti važnu podršku u rješavanju bolesti.
Dodatne informacije
Upravljanje bolešću također uključuje i znanje gdje dobiti pravu podršku, savjet i najbolji mogući tretman. Liječnički savjeti, dobra obuka za astmu ili rad u grupi za samopomoć mogu vam pomoći da i sami postanete stručnjak u liječenju astme. Tečajeve za osposobljavanje za astmu nude, između ostalih, pulmolozi i rehabilitacijske klinike. Obuka o astmi bi trebala naučiti
- kako se astma razvija i kako se može liječiti,
- kako prepoznati rane simptome napada astme,
- kako izbjeći okidače i
- kako bi se bolesni ljudi i njihova rodbina trebali ponašati u hitnim slučajevima.
Grupe za samopomoć za astmu su samoorganizirana udruženja ljudi koji imaju astmu ili čiji rođaci boluju od astme. Oni nude priliku za razmjenu ideja i međusobnu podršku. To može pomoći u suočavanju sa životom s astmom i pomoći u obrazovanju ljudi o tom stanju.